Одна з найважливіших і найскладніших служб охорони здоров’я – хірургія, оскільки вона передбачає лікування захворювань, травм і патологічних станів за допомогою розтинів і маніпуляцій з тканинами та органами для їхнього відновлення, видалення чи корекції. В Україні за десятиліття незалежності цей сегмент медицини набув певного технологічного розвитку. Зокрема нині чимало операцій уже проводять не у класичний спосіб, як за радянської доби, а використовують техніки лапароскопії (малоінвазивні, тобто малокровні методики), коли хірургічні втручання успішно здійснюють лише через мінімальні розтини. Уявлення, що таке найкраща українська хірургія сьогодні, можна собі скласти на прикладі діяльності профільних відділень Івано-Франківської центральної міської клінічної лікарні. Та докладніше про це розповідає завідувач хірургічного відділення ЦМКЛ, заслужений лікар України Анатолій БОГУШ.

– Пане Анатолію, оперативні втручання здійснюють у майже десяти підрозділах лікарні, але функціонує в ній і суто хірургічне відділення. На лікуванні яких саме недуг спеціалізуєтеся Ви та Ваші колеги як хірурги?
– Ті відділення, про які ви кажете, – хірургічного профілю. Своя хірургія є у травматології, отоларингології (ЛОР-відділення), офтальмології, урології, кардіології, працюють щелепно-лицьові хірурги…
З переліку цих назв, гадаю, зрозуміло, які саме оперативні втручання там виконують. До кола ж наших фахових зацікавлень належать усі інші – скажімо, гнійно-септична, судинна, ендокринна хірургії, хірургія шлунково-кишкового тракту (ШКТ), проктологія. Нам доводиться працювати на всіх ділянках людського тіла – від голови до п’ят. Тим мені й подобається загальна хірургія, що вона – різнопланова й велика кількість нозологічних одиниць (різних видів хвороб) проходить через наші руки.
– Скільки операцій здійснюєте на рік? Скажімо, за підсумками 2025-го...
– Торік ми виконали 3 356 хірургічних втручань – тобто, як бачите, проводили у середньому по 9-10 операцій щодня, якщо враховувати й вихідні. І це на 100 більше, ніж 2024 р. Тенденція до збільшення цього числа спостерігається щороку. Це свідчить про авторитет нашого відділення й нашої лікарні загалом. І означає, що ми розвиваємося, попри війну й посилення конкуренції у нашій сфері, адже, крім ЦМКЛ, в області діють й інші лікувальні установи, у тому числі й чимало приватних клінік, у яких теж проводять оперативне лікування…
Є можливість виконувати ще більшу кількість хірургічних втручань. Маємо достатньо відповідного обладнання. В нашій операційній можуть одночасно працювати шість бригад хірургів, анестезіологів, медсестер за столами, оснащеними всім необхідним. Наразі ж зазвичай одночасно проводимо чотири-п’ять таких операцій.
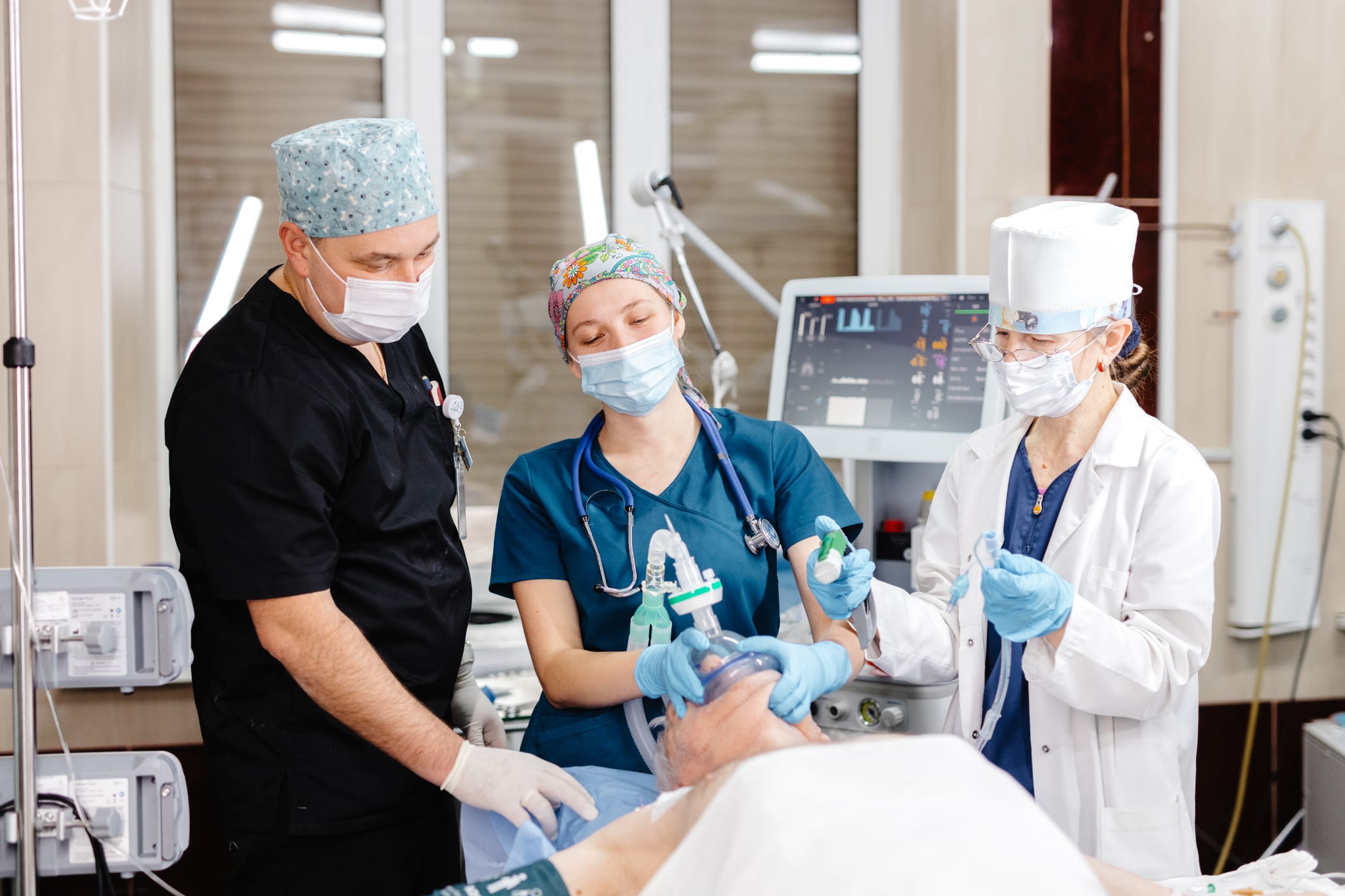
У нас належна анестезіологічна служба. Причому анестезіологи працюють не лише на те, щоби підготувати пацієнта до операції, а й ведуть його разом із хірургами в післяопераційному періоді до одужання хворого. Спільно докладаємо максимальних зусиль, аби людину виписали з лікарні на амбулаторне лікування в задовільному стані.
Утім, не всі пацієнти, які потрапляють до нашого відділення, потребують хірургічного втручання. За нашою статисткою, тих, кого оперуємо, 83 відсотки. Решта ж не підлягає оперативному втручанню, тому для них проводимо консервативне (медикаментозне) лікування.
– З якими ж недугами доводиться стикатися найчастіше?
– Якщо говорити про це на прикладі того самого 2025-го, то, скажімо, із означеної вище загальної кількості виконаних операцій 475 зробили при грижах (килах). Найсерйозніші з них – операції з причини гриж стравохідного отвору діафрагми, а також великих інцизійних (післяопераційних) кил (такі утворення нерідко виникають у місцях погано загоєних розтинів і можуть розвиватися через багато років після хірургічних втручань). Чимало серед таких пацієнтів і важкопоранених військових, яких уже не раз оперували, і в результаті чого в них появлялися такі грижі. На 90 відсотків пластику гриж проводимо за допомогою сітчастого імплантату – це «золотий стандарт», аби не виникало рецидивів.
460 хірургічних втручань виконали при судинних патологіях. Але найбільше операцій – 1 480 – здійснили на ШКТ. Це, до речі, доволі високий і промовистий показник. Він засвідчує, що майже половина з тих пацієнтів, котрі торік пройшли через наші руки, мали не будь-які патології, що підлягали саме хірургічному лікуванню, а досить складні. І ми їм успішно повернули здоров’я, а то й урятували життя. Це, знову ж таки, свідчить про відповідний рівень кваліфікації нашого відділення. Бо ж можна робити порівняно легкі операції суто на м’яких тканинах, що, безумовно, також є хірургічним втручанням, і таким чином формувати певні кількісні показники. Але це не йде ні в яке порівняння з хірургією ШКТ.
Відрадно, що в НСЗУ стежать за тим, якого саме виду хірургічні втручання переважають у відповідних кількісних показниках тих чи інших профільних медичних установ. І велике число операцій саме на м’яких тканинах якраз негативно характеризує лікувальний заклад в очах цієї служби. До речі, операцій на м’яких тканинах у нас торік поменшало, хоча й доти їх було небагато. Звісно, в разі потреби ми не цураємося таких хірургічних втручань – скажімо, видаляємо доброякісні пухлини, проводимо некректомію (видалення відмерлих тканин з рани для запобігання інфекціям і стимулювання швидшого її загоєння) та інші операції на шкірі і шкірній клітковині. Але цей показник невисокий, і то тішить.
– Кажуть, що побільшало випадків, коли під час хірургічного лікування якраз органів ШКТ хірурги виявляють і видаляють злоякісні пухлини. З чим пов’язано зростання числа цих патологій?
– Таких пацієнтів у нашій практиці справді більшає. Тож хоч-не-хоч, а займаємося й онкологією та онкохірургією… Ніхто у нашому регіоні, скажімо, не робить стільки операцій із видалення пухлин у підшлунковій залозі, як ми, й такої складності. Але такі пацієнти потрапляють до нас зазвичай в ургентному порядку, причому переважно із симптомами інших захворювань – зокрема з непрохідністю кишківника, кровотечами, механічними жовтяницями. Це зазвичай особи, які вчасно (а то й ніколи) не проходили відповідних обстежень, тож і не відали, що в них злоякісні пухлини. І лише після дослідження у нас й оперування ми те діагностували.
Це дуже серйозна проблема, яка свідчить, що зазвичай наші люди ігнорують профілактичні огляди, планові обстеження у сімейних лікарів. А через те прибувають до нас у вкрай важкому стані, скажімо, через розвиток того чи іншого онкологічного захворювання, коли воно вже становить велику небезпеку для здоров’я, а то й створює загрозу для життя.
– З чого ж виростають ті небезпечні новоутворення?
– У кожного завше є та чи інша причина. Скажімо, поліпи, які з’являються на внутрішніх стінках шлунка чи у товстій кишці, поширене явище. Вони особливої загрози не становлять, принаймні клінічно ніяк себе не проявляють. Доки дрібні. А в такому стані можуть перебувати роками. Та якщо якийсь із них починає рости, то його можна забрати ще маленьким і людина практично здорова. Але якщо цього не зробити, то з плином часу той мізерний поліп може переродитись у пухлину, яка згодом виростає до такого розміру, що перекриває просвіт ШКТ. Аж тоді такі пацієнти потрапляють до нас, і в такому занедбаному стані, коли вже можуть бути метастази.
Це дуже складні ситуації. Проте уникати такого можна у найпростіший спосіб – завдяки вчасному обстеженню. Поліпи, наприклад, легко виявляє ендоскопія. І якби її регулярно проходити, то можна б запобігати появі тих утворень. Інша річ, що коли людину нічого не турбує, то вона просто так на обстеження не піде. Тому й маємо… І якщо порівняти витрати пацієнта – фізичні й матеріальні – на те, щоби пройти обстеження й малоінвазивним методом видалити поліп, і на те, щоби пережити хірургічне втручання з видалення з черевної порожнини великої пухлини, то відмінність величезна. До того ж після оперативного лікування в окремих випадках пацієнт стає особою з інвалідністю.
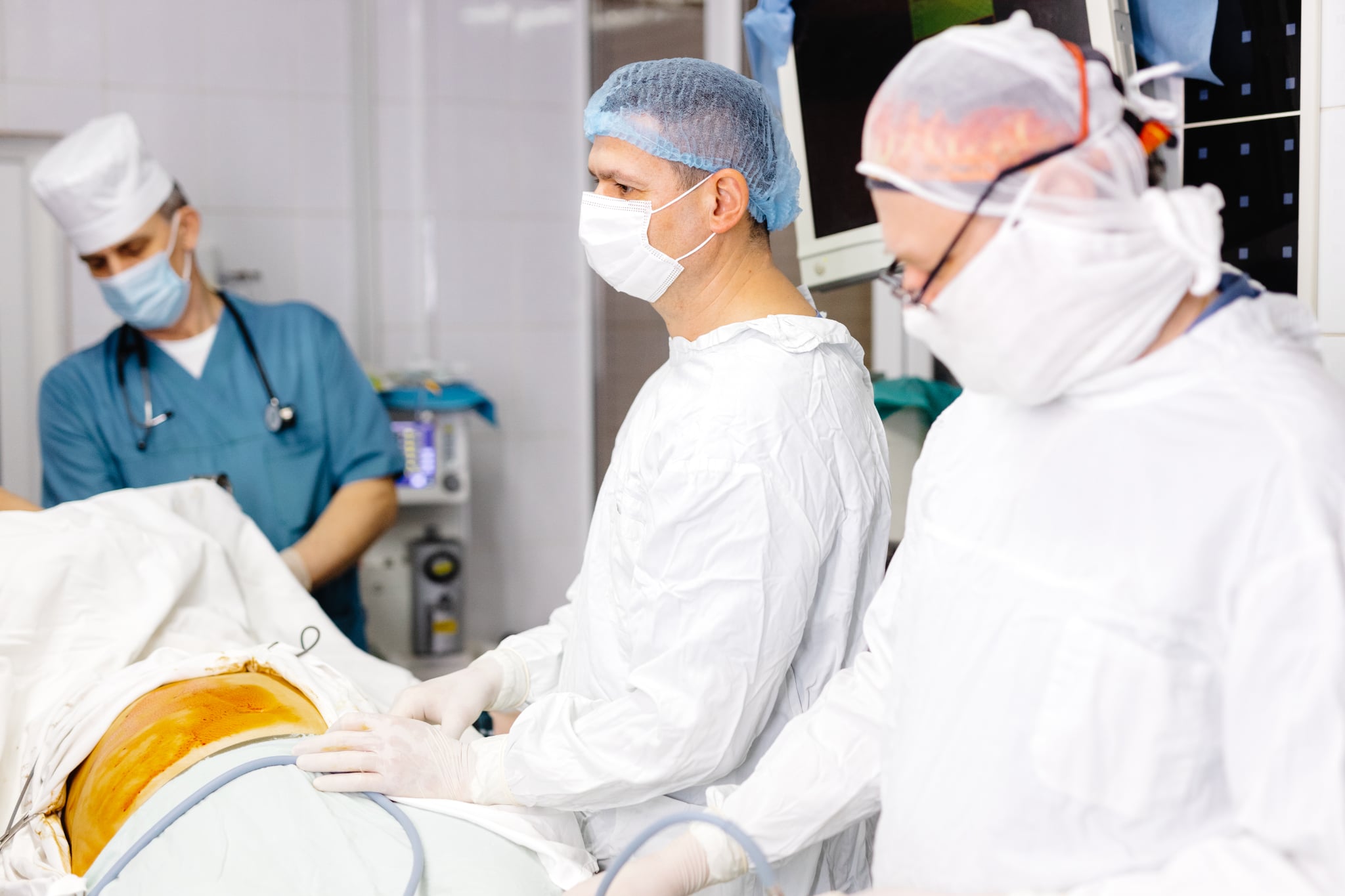
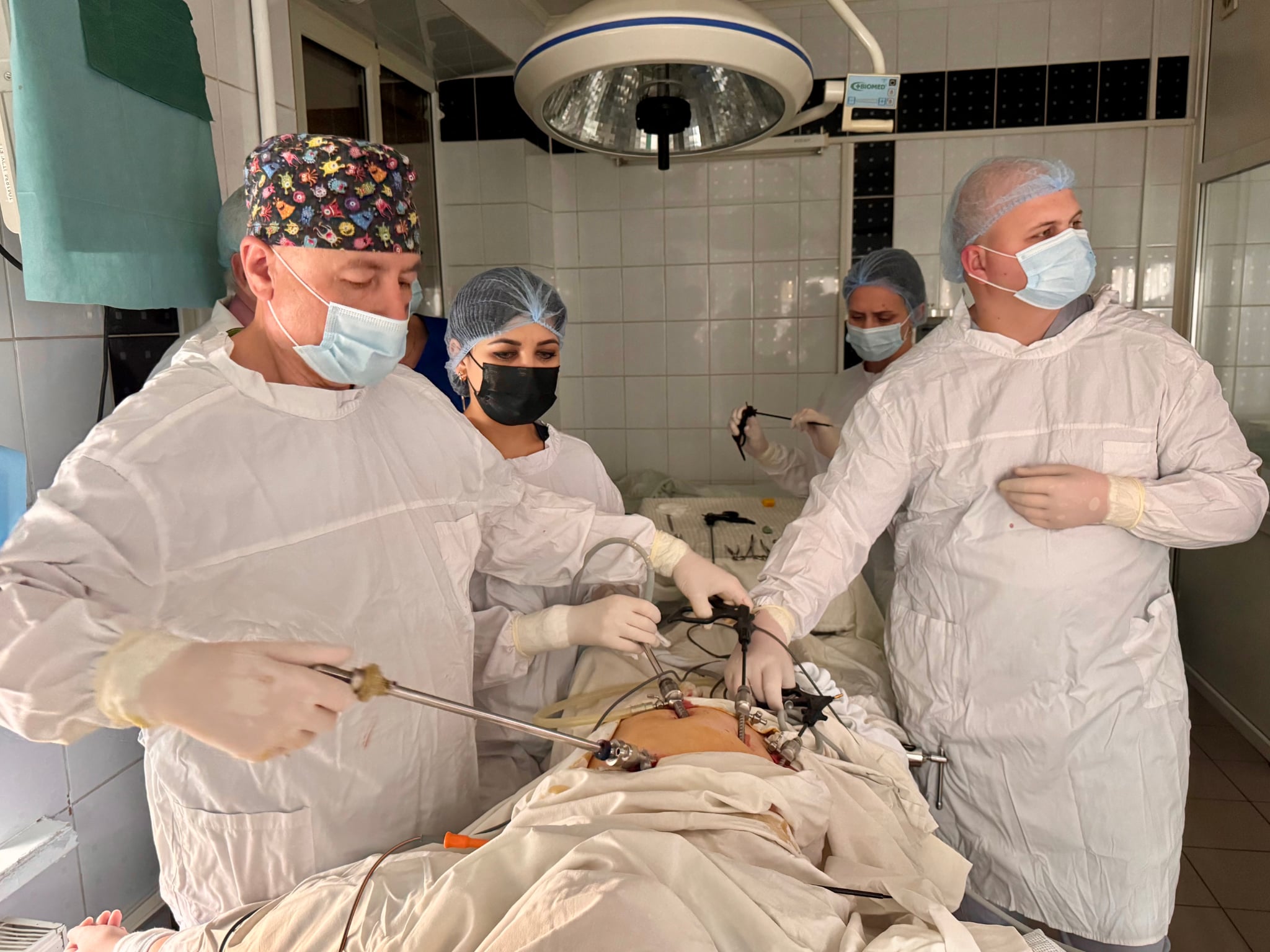
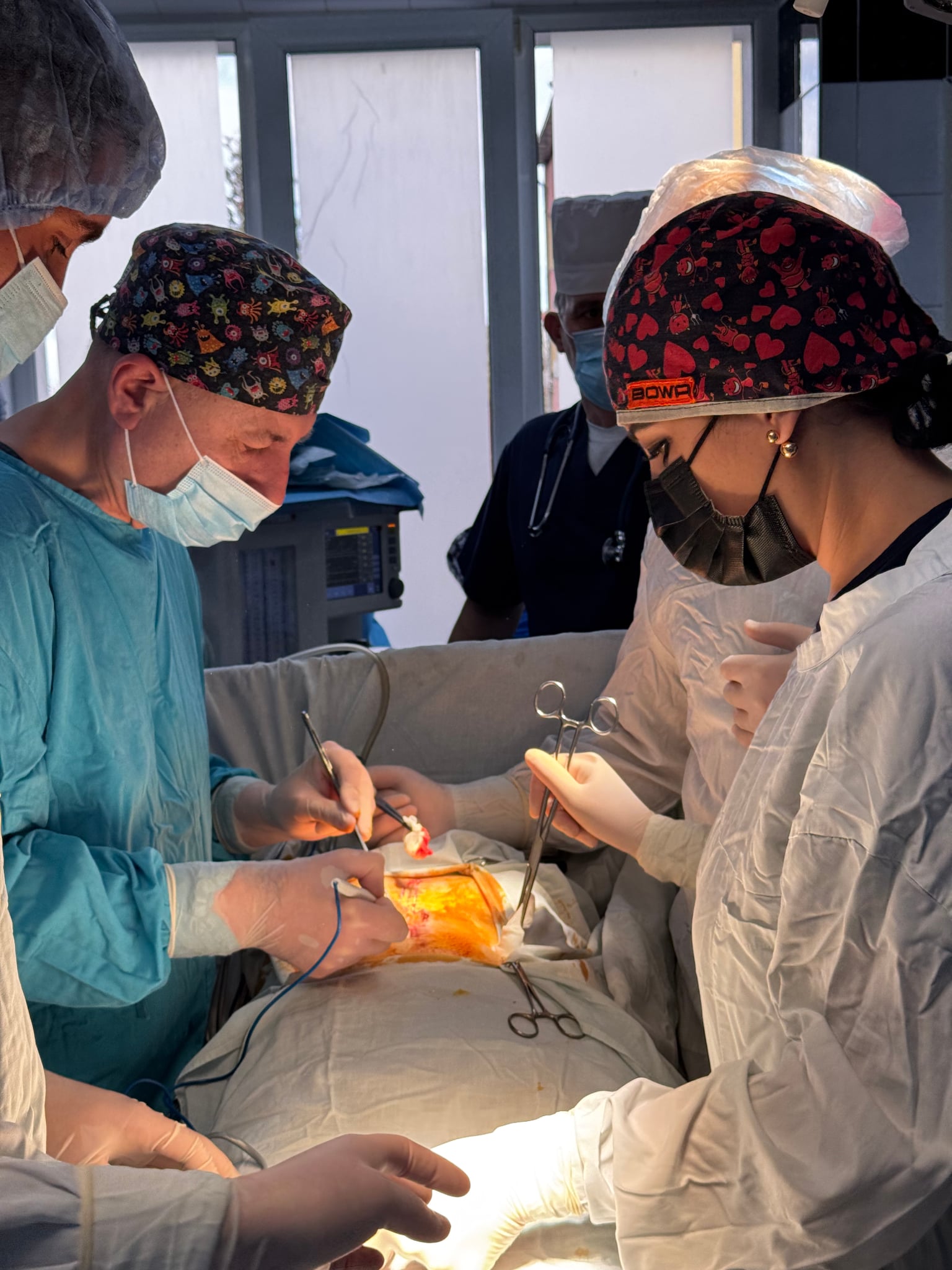
До речі, звернув увагу, що торік у нас побільшало й інших складних операцій, які приводять до такого самого результату. Зокрема – при діабетичній ангіопатії судин нижніх кінцівок, яку викликають ускладнення через цукровий діабет. У цьому разі наші хірургічні втручання, коли забираємо людині палець, стопу, а то й усю ногу, також призводять до глибокої інвалідизації хворих. І то теж велика соціальна проблема, за що відповідальні й лікарі первинної ланки медицини, й ендокринологи, завдання котрих – не допускати перебіг недуги аж до такої занедбаної стадії, що потребує радикальних хірургічних втручань.
Зрештою, вина в тому й самих хворих, які далеко не завше стежать за собою, не відстежують, скажімо, рівень цукру у своєму організмі, запізнюються зі зверненням до спеціалістів і відповідно – із вчасним виявленням та лікуванням недуги. У підсумку ж до нас надходять пацієнти з такими серйозними ускладненнями, що ампутація стає єдино можливим порятунком їхнього життя, й іншої ради на те немає.
Зросло число й пацієнтів із гострим панкреатитом – небезпечним запаленням підшлункової залози, що характеризується сильним болем у животі, нудотою, блюванням. Найчастіше цю недугу спричинюють жовчнокам’яна хвороба та зловживання спиртним, а також неправильне харчування, в якому домінують жирні та гострі страви.
Ця патологія теж потребує дуже серйозного оперативного лікування. Причому вчасного, адже якщо її запустити, то це призводить до такого ускладнення, як некроз (відмирання) тканин підшлункової, що потребує негайної шпиталізації, інтенсивної терапії, дезінтоксикації, а часто й не одного хірургічного втручання, а навіть кількох. І при цьому ще й зберігається високий ризик летального підсумку.
Побільшало операцій на сонних артеріях. Якщо раніше ми робили 15-19 таких хірургічних втручань, то 2025-го – 27. Лікуємо таким чином дуже серйозні патології. Якщо, скажімо, в людини стеноз сонних артерій, то якщо його вчасно не ліквідувати, це може призвести до інсульту. А уявіть собі, до нас надходять і пацієнти зі стенозом, які перед тим уже перенесли інсульт. Тому, безперечно, треба проводити хірургічну корекцію.
Доводиться виконувати й чимало судинних операцій із шунтуванням. Віддавна такі хірургічні втручання здійснюємо. Але найвищої складності – при аневризмі аорти черевного відділу. Це досить загрозлива патологія, від якої пацієнт може будь-коли померти, якщо його вчасно не прооперувати. Виконали досить багато операцій і за аневризми інших судин.
– З того числа всіх хірургічних втручань, здійснених торік, який відсоток лапароскопічних?
– Усього зробили 769 таких операцій. Вони тим хороші, що вже через кілька годин після такого хірургічного втручання пацієнти можуть ходити й не потребують великої кількості знеболювальних препаратів. І це головне. А відповідно лапароскопія дає можливість скоротити термін перебування прооперованих у стаціонарі.
– 769 – це вже добра чверть від загальної кількості…
– Розумію, що ви хочете цим сказати. Та все ж я не проводив би таких порівнянь. Адже є багато хвороб, які не підлягають малоінвазивній хірургії. Звичайно, скажімо, гострі апендицити й панкреатити, хронічні холецистити оперуємо на 99 відсотків лапароскопічно. Та якщо, наприклад, у хворого – облітеруючий атеросклероз, за якого на стінках артерій (найчастіше нижніх кінцівок) утворюються холестеринові бляшки (вони поступово звужують (стеноз) або перекривають (оклюзія) просвіт судин, різко погіршуючи кровопостачання тканин киснем і поживними речовинами, що призводить до болю, кульгавості, а в запущених випадках – до гангрени й ампутації), чи діабетична ангіопатія, то вони потребують цілком іншої корекції.
Тому відношення числа лапароскопічних операцій до загальної кількості хірургічних втручань у відділенні загальної хірургії залежить не лише від нашого неухильного поступу в освоєнні новітніх малоінвазивних технологій і охопленні ними чимраз більшого числа патологій, що потребують оперативного лікування, а й від того, з якими саме недугами частіше приходять до нас пацієнти й чи підлягають вони лапароскопії у принципі.
З другого боку, в окремих вельми складних випадках практикуємо так звані гібридні операції – одну частину хірургічного втручання проводимо лапароскопічним методом, а іншу – через класичний розтин. У такий спосіб, – а це вже новітні підходи в хірургії, – виконали зокрема і три операції Льюїса, які проводять при пухлинах стравоходу. Це досить складні хірургічні втручання, які потребують, окрім роботи, сказати би, звичайного хірурга, ще й торакального (походить від латинського thorax – грудна клітка), який спеціалізується на хірургічному лікуванні захворювань органів грудної порожнини. І в цьому разі виконували торакотомію – хірургічний розтин грудної клітки для отримання доступу до стравоходу… Це досить тяжка патологія і складна операція, що потребує серйозного поопераційного відновлення й відповідно належного лікарського догляду.
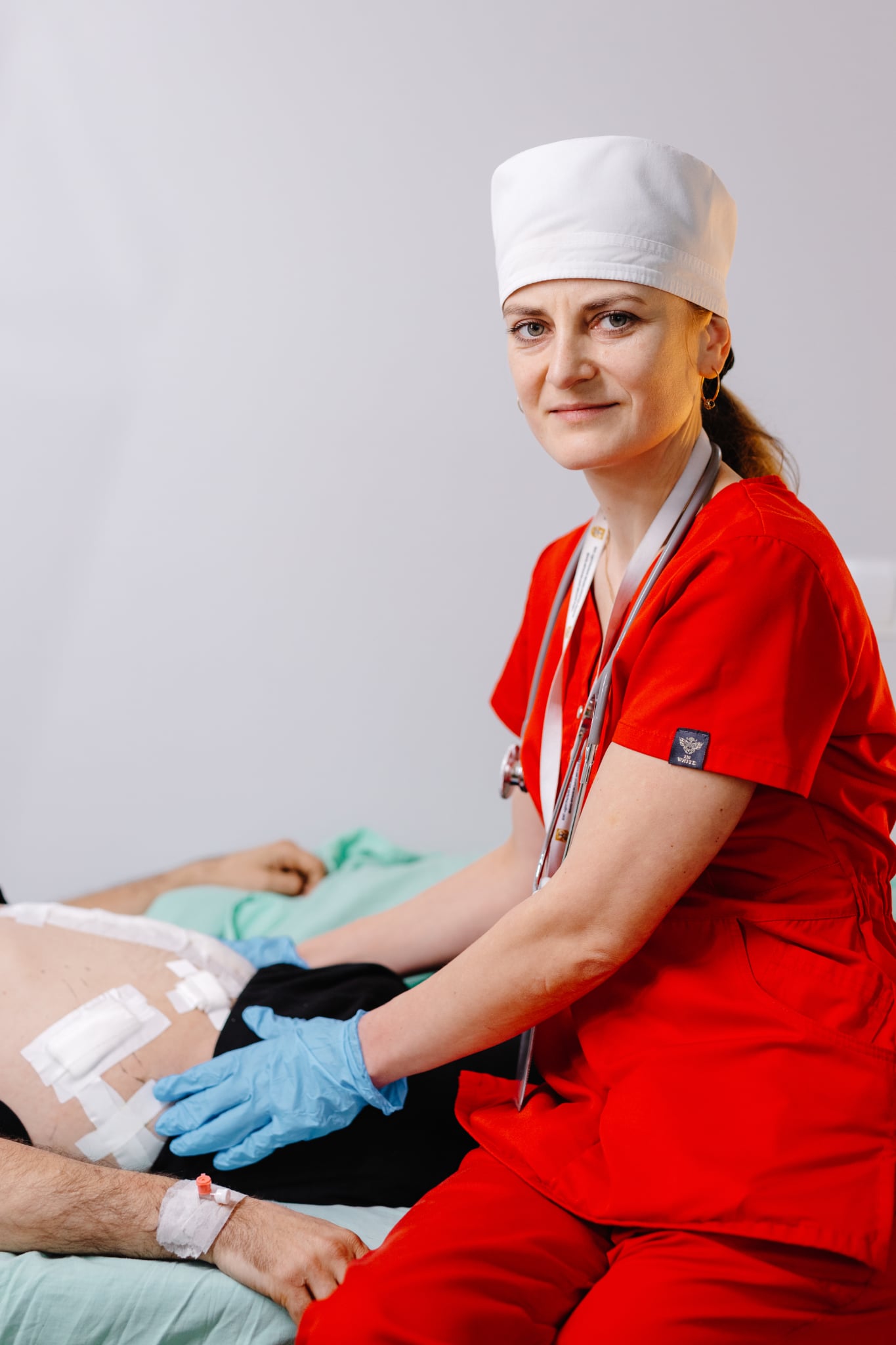
Тішить і те, що виконали 21 панкреатодуоденальну резекцію (у народі кажуть – ПДР), або операцію Віппла, – це складне й громіздке хірургічне втручання з видалення частини підшлункової залози, дванадцятипалої кишки, частин шлунка, жовчного міхура та жовчних проток. Його проводять переважно для лікування раку підшлункової залози та жовчних проток, а також доброякісних утворень чи тяжкого панкреатиту, щоби видалити уражені тканини й зупинити поширення хвороби, хоча це й пов’язано з високим ризиком ускладнень.
– Скільки у тому всьому проводите так званих планових операцій? А скільки ургентних? І, до речі, шанувальникам «Галичини» цікаво, а які хірургічні втручання позиціонують як невідкладні?
– Звичайно, що планова хірургія з її 83,36 відсотка значно переважає ургентну, на частку якої припадає лише відповідно 16,64. Ургентній хірургії підлягають гострі апендицити, панкреатити й холецестити, перфоративні виразки, кровотечі, перитоніти, позаматкові вагітності, защемлені грижі. Втім, пацієнти з такими патологіями потрапляють до нас не лише тоді, коли ЦМКЛ чергова по місту, а й іншими днями.
Гостра ургентна хірургія на особливому контролі в нашій лікарні, і її надаємо цілодобово, незалежно від того, чергова ЦМКЛ по місту чи ні. Невідкладній же хірургії підлягають травми, тромбози, флегмони, гнійні процеси. Але велика частина пацієнтів із такими проблемами надходить до нас і ургентно. Словом, те розмежування не таке вже й чітке і навряд чи його до кінця зрозуміють люди, невтаємничені в ази хірургії й наші медичні будні. Та, напевно, їм того й не потрібно.
– Але ще роз’ясніть нашим читачам, що таке симультанні операції, які практикують у Вашому відділенні, як про це свідчить сайт ЦМКЛ?
– Це коли, як мовлять, за один раз і під одним наркозом проводимо кілька хірургічних втручань. Як правило, немає пацієнта, в якого була б лише одна-єдина якась патологія. На своїй практиці майже щодня переконуємося в тому. Тож коли обстежуємо людину за симптомами однієї хвороби, виявляємо й інші недуги. Нерідко, наприклад, локалізуючи жовчнокам’яну патологію, знаходимо й грижу – чи то, скажімо, пупкову, пахову, чи й інцизійну.
Тому коли забираємо жовчний міхур, рівнобіжно робимо й пластику грижі. Щоби пацієнт потім не звертався до нас ще раз, щоб знову його не піддавати загальному наркозові тощо… Міг би тут навести і вдосталь інших прикладів. Коли бачимо, що під час корекції чогось одного треба видалити й щось інше, чи навпаки, і якщо хворий підлягає такій подвійній хірургії і є для того умови, то обов’язково виконуємо симультанні операції. Навіть попри те, що НСЗУ їх і не оплачує.
– Ти ба? Як так, і чому тоді служба не фінансує ці хірургічні втручання?
– Такий порядок. Ми можемо, повторюю, коли пацієнт перебуває під наркозом, виконати йому не лише одне хірургічне втручання, а за потреби і два чи й іноді і три. Але НСЗУ в цьому разі профінансує лише якесь одне з них.
– То вам із комерційної точки зору й невигідно виконувати симультанні операції.
– Може й так, але ми завше у таких випадках виходимо з інтересів пацієнта, а не з меркантильних міркувань. Робимо так, аби людині було краще. Не будемо ж казати пацієнтові, що, мовляв, нині тобі зробимо операцію з локалізації, наприклад, гострого холециститу, а через два тижні приходь знову й тоді здійснимо пластику грижі. Якщо ті чи інші речі можна робити одночасно й паралельно, то без проблем виконуємо таке комплексне хірургічне втручання.
– Вельми шляхетно. Надто ж з огляду на чутки, що в деяких клініках Івано-Франківська хірургічні втручання як найдорожчі медичні послуги, так би мовити, поставлено на конвеєр: оперують навіть тоді, коли хворого можна було б зцілити і в інший спосіб. І навпаки, якщо не заплатити, то, зрозуміло, й невідкладне хірургічне втручання не виконають задарма.
– Не знаю що, як і де, але в нас, у хірургії ЦМКЛ, такого й бути не може… Та хотів би доповнити сказане про симультанні операції. Ми не лише діємо з огляду на доцільність такого підходу в поверненні здоров’я хворому й обов’язково за його згодою, а й відстежуємо загальний стан пацієнта. Бо одне діло зробити людині одне хірургічне втручання, після якого вона ще має одужати, точніше, її ще треба виходити. А цілком інше – виконати одночасно дві чи й кілька операцій, навіть якщо вони нібито й нескладні. Тому коли бачимо, що пацієнтові може бути й заважко витримати те подвійне-потрійне навантаження, то утримуємось. Підхід у цьому – суто індивідуальний.
– Наскільки мені відомо, деякі види оперативного лікування з тих майже двох десятків хірургічних втручань, які практикують у Вашому відділенні, більше ніде в нашому регіоні не виконують. Можете розповісти про них? Наприклад, що таке операції при контрактурі Дюпюїтрена?
– Це патологія, яка зазвичай не викликає болю, коли хвороба поступово мовби стягує один-два чи й декілька пальців руки й вони не розгинаються. Частково це спадкове, а також його зумовлюють і різні інші чинники. Це дуже серйозна проблема, попри, здавалось би, її дріб’язковість, коли через скрючені пальці, скажімо, ні рукавицю натягти, ні кермо авто тримати. І справді, лікарі не всюди беруться допомогти у цій справі, тож люди шукають фахівців, до Києва їздять…
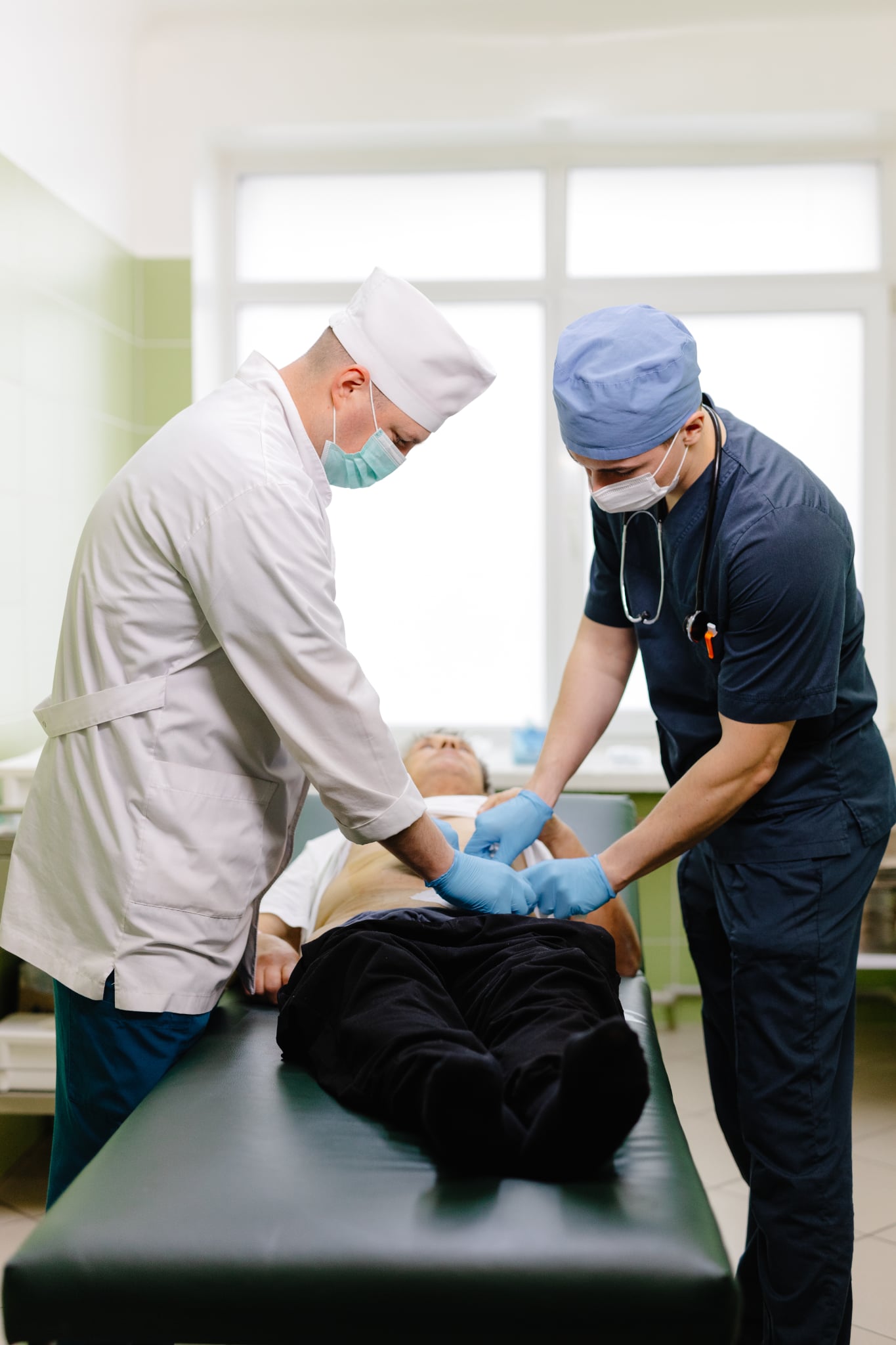
Тим часом ми успішно освоїли технологію проведення таких хірургічних втручань і маємо гарні результати, хоча то й не зовсім наш профіль. Адже це, по суті, травматична патологія кістково-м’язової системи. Але орієнтовно сім років тому в нас перебувала велика група лікарів зі США, ми з ними спільно оперували і я побачив, яку техніку вони застосовують при контрактурі Дюпюїтрена і яка її ефективність. Мені це сподобалось. Ми перейняли той досвід. І відтоді відновлюємо людям функції пальців, кисті, а це ж для них основне – і в роботі, і в побуті. Причому це хірургічне втручання не потребує ні загального наркозу, ні тривалого лікування. Такі пацієнти перебувають у стаціонарі добу-дві.
– Що визначальне у практиці Вашого відділення – вправність фахівців чи технологічні новації? Якщо, звісно, можна так розмежовувати ці складові…
– Жодна з операцій, які ми здійснили, не була й не є шаблонною. Кожна по-своєму унікальна, навіть якщо й проводимо їх за одними й тими самими перевіреними методиками. Буває, як ми потім визначаємо під час розборів наших хірургічних втручань, що десь вирішальною є і спритність рук хірурга чи його інтуїція, що підказала, як правильно вчинити, а десь, образно кажучи, більше спрацювала саме технологія. Але загалом успішна робота в операційній ґрунтується на синтезі людських зусиль та роботи відповідного обладнання, яке значно полегшує працю хірурга та зменшує для нього ризик помилитися.
Нам не бракує ні вправних рук, ні новітнього устаткування. Принаймні доволі суворі вимоги НСЗУ щодо кадрового, технологічного, матеріально-технічного забезпечення виконуємо належно. Ба більше. Ми не могли б робити таких високопрофесійних оперативних втручань, якби в нас не було чи то одного, чи другого й третього. Радий, що адміністрація лікарні в усьому йде нам назустріч. Скажімо, лише торік за особистого сприяння генерального директора ІФЦМКЛ Тараса Масляка установа придбала для нашого відділення найсучаснішу, із 3D-зображенням, лапароскопічну стійку вартістю 12 мільйонів гривень, яка дає можливість виконувати вельми складні малоінвазивні операції.
Тоді ж придбали лише трішки дешевший ультразвуковий скальпель, який використовуємо під час хірургічних втручань на печінці та підшлунковій залозі. Поява такого знаряддя – істотний крок уперед і в галицькій хірургії загалом. Адже за допомогою цього інструменту резекцію печінки виконуємо так, що вона не кровить і при тому навіть жовч не виступає. Це дороге обладнання можна застосовувати й для лікування інших патологій, до чого вдаватимемося, щоби розвивати нашу хірургію й прирівнювати її до європейських стандартів.
2025-го для нас купили й операційний ректороманоскоп – для хірургічних втручань на прямій кишці (торік виконали 200 таких операцій), у тому числі малоінвазивних лікувальних маніпуляцій…
З другого боку, в нас оперує близько трьох десятків хірургів. Причому далеко не всі з них штатні працівники. Залучаємо до роботи на різних умовах і відповідних співробітників профільної кафедри Івано-Франківського національного медичного університету, і лікарів з інших медичних установ, як і з поліклініки ЦМКЛ. Тобто хірургів вистачає. І я дбаю й про те, щоби кожен із них як спеціаліст загальної хірургії був ще й фахівцем вузької спеціалізації. Тож є в нас і свої судинні й торакальні хірурги, фахівці, які спеціалізуються на дитячій хірургії, онкології…
Скажімо, дуже хороші результати з ПДР маємо завдяки професорові Володимиру Пилипчуку, котрий проводить ці оперативні втручання. А ще працюють у нас і такий відомий науковець і практик, як професор Ростислав Сабадош, і Зіновій Витвицький як відомий торакальний хірург, й інші професійні та досвідчені фахівці.
Інша річ, що нам бракує медсестер. Нерідко буває, що візьмемо на роботу ту чи іншу молоду спеціалістку, навчимо її всього, вона рік-два попрактикується, стає кваліфікованою, вправною, а тоді переходить на роботу кудись-інде або виїжджає за кордон. Важко знайти медсестру, яка би довго працювала. До того ж у хірургії будь-хто працювати не буде. Можна в інших відділеннях, де менше навантажень і вимог, де це простіше. А в хірургії ми не лише працюємо, а й наче живемо.
– Склалося так, що я кілька разів був очевидцем того, якою гранично інтенсивною є життєдіяльність цього підрозділу лікарні. Як на мене, тут завше людніше, ніж в інших відділеннях лікарні. Палати зазвичай переповнені. В коридорах, окрім пацієнтів, повно відвідувачів, які приходять на консультації і перев’язки. І ви керуєте тим усім не лише зі свого кабінету, а й спілкуєтеся з людьми у палатах і коридорах – роздаєте поради, інструкції, вказівки як своїм підлеглим, так і самим хворим та «гостям». Робите це на ходу, навіть коли вже простуєте, як мовлять, прямим курсом до святая святих – операційної, де на Вас чекає робота звичайного хірурга... Як Вам це вдається? Як пам’ятаєте про все і всіх?
– Нерідко починаю віддавати вказівки, як ви кажете, лише вирушаючи вранці до лікарні з домівки, – за допомогою телефона. Таке моє життя, в якому завше вдосталь роботи й обов’язків. А пам’ятати про все і всіх допомагають довгі роки практики, щоденне тренування в тому… Хірургом працюю з 1989 року. З 2009-го очолюю відділення. Пройшов непогану школу в хірургії, навчаючись у наших досвідчених попередників, поруч з якими починав цей шлях.
А той постійний велелюдний рух, який ви бачили у підрозділі загальної хірургії ЦМКЛ, – це водночас і причина, і наслідок чільного принципу в нашій діяльності, якого дотримуються всі в колективі: працювати максимально професійно і дбати про імідж відділення. По суті, правило тут одне: кожному пацієнтові, незалежно від того, з якою хворобою звертається до нас, маємо надати належну медичну допомогу – від обстеження до післяопераційного догляду, щоби чоловік чи жінка залишилися задоволеними й виписалися з лікарні з найкращими враженнями про неї загалом і про наш стаціонар зокрема. Адже вони потім обов’язково поділяться ними з родичами, знайомими, односельцями чи сусідами у міській багатоповерхівці…

Дбаємо, як і у всіх відділеннях ЦМКЛ, аби й матеріальні затрати пацієнтів були мінімальними через максимальне забезпечення їх медикаментами й додатковими матеріалами. Звісно, наскільки це можливо в нинішніх умовах. Безумовно, суто по-людськи щиро шкода, що наші краяни хворіють. Але, з другого боку, тішить, що тягнуться саме до нас, а не шукають медичної допомоги деінде.
– Усе-таки, Анатолію Євгеновичу, порадьте нашим читачам насамкінець, як жити-поживати, щоби того горя не знати, – не потрапляти під ніж хірурга, навіть якщо він ультразвуковий. Звісно, від нещасних випадків ніхто не застрахований, навіть ті, хто сплачує страхові внески. Та все ж…
– Краще зайвий раз звернутися до лікаря, ніж систематично не зважати на якісь симптоми, постійно ігнорувати їх і в підсумку набути собі важку запущену хворобу, коли вже не буде жодної іншої ради на неї, крім хірургічного втручання. А ще, наприклад, завше казав і повторюю: якщо людину болить живіт, то крім сімейного лікаря й профільного фахівця, її має оглянути й хірург.
Це золоте правило в діагностуванні принаймні захворювань ШКТ, з якими, як уже говорив, потрапляють до нас найчастіше. Якщо фахівець достатньо досвідчений, то вже простою пальпацією – обмацуванням живота може означити підозру на ту чи іншу патологію, яку потім підтвердить результат обстеження на відповідному обладнанні.
Безперечно, це не означає, що коли підозри хірурга підтвердить, скажімо, комп’ютерна томографія, то людину відразу покладуть на хірургічний стіл. Практика свідчить, що в разі раннього виявлення тієї чи іншої патології їй нерідко можна зарадити й суто медикаментозним лікуванням.
Можна говорити про ті чи інші недоліки в медицині щодо профілактики недуг чи в діяльності інституту сімейних лікарів. Але передусім сама людина, котра хоче бути здоровою і прагне запобігти розвиткові якихось захворювань у себе, мусить робити перші кроки в тому – регулярно проходити відповідні обстеження, вчасно звертатися до фахівців у разі появи й найменших стійких ознак дискомфорту, наполягати на глибшому обстеженні тощо.
Сподіваюся, допоможе в цьому недавно запроваджена в Україні Національна програма «Скринінг 40+», покликана стимулювати її громадян після досягнення ними вказаного віку якраз до проходження медичних оглядів заради раннього виявлення тих чи інших захворювань, причому – коштом самої держави. Важко сказати, як ця ініціатива спрацює, але задум хороший. Якщо попри війну на наших землях влада дбає про здоров’я населення, то це добрий знак, який вселяє надію…
